LASIK(Laser Assisted Intrastromal Keratectomy)後の深刻な合併症は稀である。有能で経験豊かな外科医と良い屈折矯正手術患者を仮定すると、深刻な合併症の危険性は1パーセント未満である。我々の深刻な合併症の定義とは、外科的治療処置の必要性、及び、あるいは最高矯正視力の喪失に至ることである。他にもたくさんの患者への注意深い処置を必要とするLASIKの術後状態があるが、それらは深刻な合併症として分類されない。これらのLASIK後に見られることにまず焦点を絞り、それから深刻な合併症について話を進めよう。各項目では合併症とそれをどのように処置していくか、そして最もよく見られる結果について説明する。
I.LASIK術後に見られること
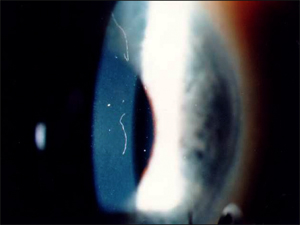
角膜接合部分のデブリス(角膜異物)
外科用の手術着の無菌性や外科医の注意深さにも関わらず、デブリスはフラップの下に時々見られる。繊維はデブリスの最も多い形態である。もし繊維が視軸の中になく、視力を妨害しないのなら、そのまま放っておくべきである。LASIKの基本ルールは、“本当に必要なとき以外はフラップに触るな”である。もしデブリスがフラップの縁にあった場合、炎症を引き起こす可能性があるが、普通はフォーセプス(ピンセット)で簡単に取り除ける。もしデブリスが大きく、あるいは視力を妨げる場合又は両方の場合、患者は直ちに外科医のところに戻り、フラップを持ち上げて角膜実質の切り口を洗浄しなければならない。
フラップ下にデブリスが放置されると炎症性反応が起こることがしばしばある。角膜混濁もまたデブリスの周りに形成される。これは無菌炎症性反応であるので、経過観察のみ必要とされる。
補足:フラップとは、マイクロケラトーム(角膜片を削るためのナイフ)で角膜を吸引し、30%の厚さで角膜の一部をめくって作られる垂れぶたのこと。レーザーは、めくられた角膜実質層に照射され、その後フラップは元に戻される。

接合部分の出血
新生血管はコンタクトレンズ装用者に最もよく起こり、そしてLASIK候補者にもよく起こる。最新のマイクロケラトームの出現により従来のものより大きいフラップが作られることによって、新生血管を切除する危険性が高まった。もし血管が切られると、血液が術後に接合部に見られるであろう。通常、血液は切除された血管付近に局所集中した凝固微粒子として現れる。接合部の少量の血液ならば、1〜2週間で治療なしで治癒する。大きい血液溜まりがあるときは頻繁に経過観察すべきであり、二次的炎症を防ぐために、Vexol(商標)やFlarex(商標)のような局所麻酔薬を使った長期的治療が必要なときもあるだろう。軽い量の出血には、ステロイドがよく使われることが多く、1日4回から1ヶ月かけて次第に量を減らしてゆく。大量の出血の場合にもステロイドが使用されることが多く、1日8回から数ヶ月かけて量を減らしてゆく。接合部の出血は合併症が起こることなく治癒されるべきである。
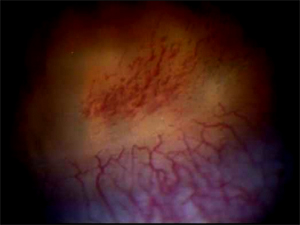
接合部内の脂質
脂質は涙液の主な成分であり、LASIKの術中に接合部分の中に閉じ込められることがある。接合部の中の脂質と上皮細胞とを見分けることは重要なことであるがそれはとても難しい。脂質は、細隙灯顕微鏡(スリットランプ)検査時に反射する遊離した円形の物体として現れる。それらはヘイズ(角膜混濁)や付随した上皮障害を伴わず、Epithelial ingrowth(エピセリウムイングロース:上皮迷入)とともに見受けられる。
結膜下出血
マイクロケラトームがフラップを創るために必要な切開によって、結膜下の血管が破れ出血を引き起こすことがある。これらの出血は合併症を起こさずに治癒し、患者への説明のみ必要とする。患者には、出血は普通起こることで、数日間または数週間で治癒することを告げなければならない。また、出血は治まる前がより悪化するものだと患者に警告することも重要である。
鉄分蓄積物
RK(Radial Keratotomy:放射状角膜切開術)やALK(Auto Lamellar Keratomileusis:自動化層状角膜切除手術)やその他の屈折矯正手術と同じように、LASIK後に鉄分が角膜内に蓄積することがある。鉄分は通常中心部に現れ、LASIK後2〜3ヶ月くらい早い時期には、眼に見えるであろう。この蓄積物は深刻なものではなく、スリットランプ検査においてのみ検知可能である。
未矯正
LASIKの合併症とは考えられてはいないが、未矯正は困難な患者マネジメントの問題であろう。未矯正はレーザー技術や外科医のテクニックに関わらず起こる。未矯正は高い屈折異常や、遠視の患者に多く見られるが、全ての患者に、LASIKの結果はさまざまで大部分で個々の組織の治癒反応によるものだと術前に教えるべきである。
ほとんどの場合、未矯正は最初の手術から3〜6ヶ月の間に改善されるだろう。これらの患者は一般に屈折矯正眼鏡の装用を好まないので、その間の患者への処置は困難であるかもしれない。コンタクトレンズは初期の術後段階ではフラップを傷つけてしまう恐れがあるので、未矯正のための1番の選択肢は眼鏡である。コンタクトレンズは術後1ヶ月以前には処方してはならない。又その後であっても、患者にはフラップを傷つけないように注意して装入と装脱をするように教えるべきである。又コンタクトレンズは屈折や角膜の安定性に影響し、Enhancement(エンハンスメント)前には装用中止する必要があることを患者に警告しなければならない。
補足:LASIK後のEnhancement(エンハンスメント)は、より視力を向上させる方法を意味する。初回の手術で十分な視力が出なかった場合に行われる2度目の手術のことである。
前述のように、Enhancement(エンハンスメント)を成功させるには、LASIK後3ヶ月以前には行ってはならない。又その後においても、角膜や屈折の安定性が見られるときにのみ行うことができる。時々、患者の屈折状態は最初の手術後数ヶ月のあいだ変動してしまうかも知れない。角膜厚やトポグラフィー(コンピュータ解析角膜形状測定器)はEnhancement(エンハンスメント)が的確であったかどうかを決定する指標である。FDA(Food and Drug Administration:米国食品医薬品局)はLASIK後に角膜実質を250ミクロン残すことを推奨している。患者がEnhancement(エンハンスメント)を維持するのに十分な角膜組織を持っているかどうかを計算するには、フラップの深さ普通180〜160ミクロンとレーザーで取り除かれた組織量を、最初の中心部の角膜厚記録から引き算しなければならない。取り除かれた組織量は切除される領域と屈折異常に関連している。6ミリのオプティカルゾーン(光学領域)には、1ディオプターを矯正するのにおよそ10ミクロンの厚さが切除される。切除の深さとフラップの深さを引いた角膜厚は、Enhancement(エンハンスメント)のための切除を維持するのに十分な組織によって250ミクロン以上でなければならない。患者がEnhancement(エンハンスメント)を維持できるかどうかを決定するために術後に中心部角膜厚を測定することは不正確なものである。なぜなら、上皮肥大が術後測定に関与しているかも知れないからである。
術後トポグラフィーはEnhancement(エンハンスメント)前に行われるべきである。極限まで角膜をフラットにすることや、スティープにすることは、視力の質を下げたり最高矯正視力を損なう事態を招く。角膜は35D以上フラットにしたり、49D以上スティープにしたりしてはならないといわれている。近視眼LASIK切除によってどれだけフラットにするかを計算する一般原則としては、1D屈折矯正につき0.75ケラトメトリック・ディオプター(Keratometric Diopters)である。遠視眼におけるスティープに矯正する一般原則は、1D屈折矯正につき1ケラトメトリック・ディオプターである。LASIK患者のスケジュールを立てる前に、残余実質層の厚さとLASIK後角膜湾曲測定値を常に計算することが懸命だと思われる。
Enhancement(エンハンスメント)は普通、フラップを持ち上げることによって行われる。いくつかのケースには、フラップが粘着しすぎて持ち上げられず、新しいフラップを切り取らなければならないことがある。もし新しいフラップが切り取るのなら、元のフラップと全く同じ平面あるいは少し深い平面で切り取ることが重要である。新しいフラップを切り取るとEpithelial ingrowth(上皮迷入)の危険性が減少することが、あらゆる研究において指摘されている。しかし、新しいフラップを作り出すのに伴う危険は上皮イングロースの危険性よりも深刻なものであり、それゆえ大多数の外科医はフラップを持ち上げる方を選択するだろう。フラップはLASIK手術後数年でもうまく持ち上げることができるからである。
過矯正
レーザー技術が改善されるにつれ、過矯正の起こる確率は減少していったが、過矯正はまだ、個々の組織の治癒反応のためである可能性がある。過矯正は高い屈折異常患者により多く見られ、未矯正の場合と同じように、最初の1ヶ月には眼鏡が最良の選択肢である。コンタクトレンズを装用することによる刺激で、上皮肥大や度数数の後退を引き起こすことがあるので、コンタクトレンズは過矯正の近視において度数の後退を達成するのに役立つであろう。前述のように、フラップの損傷を回避するためにLASIK後1ヶ月以前には、コンタクトレンズを処方すべきではない。度数の後退のためにコンタクトレンズ装用している患者は、ときどき過剰反応が出るという報告があるので、注意深く監視すべきである。非ステロイド系抗炎症剤(NSAID)の点眼薬を使用することによって、過矯正の近視において度数の退行を促されると提案されている。この成功報告に信憑性は無く、術後に角膜実質融解の危険があるため非ステロイド系抗炎症剤の使用をすすめることはできない。
Enhancement(エンハンスメント)の基準は上に記したものと似ているが、いくつかのケースにおいて、度数退行治療の結果、過矯正が消失する場合は、必ずしも必要ではない。それゆえ、Enhancement (エンハンスメント)以前に過矯正患者が安定した屈折矯正の目標点に到達することが必須条件である。
II.LASIKの問題点
角膜炎 Keratitis
角膜炎は、角膜の炎症という意味では、LASIK後によく見られる症状である。角膜炎は、最も一般的な原因である乾燥とともにさまざまな病理の結果として生ずる。LASIKによって、フラップ形成中に涙液と角膜の界面が分裂したり角膜の神経支配を不通にしたりするために、涙と角膜の相互作用が減少するのである。それゆえ、乾性角膜炎は乾燥した気候では問題となり、おそらくLASIK術後マネジメントの最大の難問である。
LASIK術後に乾性角膜炎を治療するにはたくさんの方法がある。最初の最も重要な治療テクニックとは、術前にあらゆる乾燥感を治療しておくことである。慎重を期して、予防用防腐剤無しの人口涙液を1日4回点眼することによって、手術当日に角膜が湿っている状態にすることが保証される。もし著しい乾燥性がある場合、涙点閉鎖術を行うべきである。“少し”から“ほどほどに”乾燥している角膜には、コラーゲンプラグでの一時的閉鎖を勧める。覚えておきたいのは、一時的プラグはたった2〜4日の間もつだけなので、次に行う処置の前に、プラグをあまり奥のほうに差し込まないようにすべきである。もし患者に著しい点状表層角膜炎(SPK)が現れたときには、処置の数週間前に常用プラグを差し込むべきである。フリーマンタイプのプラグを使用した場合には、眼球や角膜にプラグの先が接触するのを防ぐために、眼のプラグのポジションを慎重にチェックすべきである。涙小管内プラグは除去するのが困難であるという短所を持っていることがあったが、今はそれは問題ではない。重度のドライアイ患者はLASIKの候補者ではない。
術前でのドライアイの治療の有無に関わらず、LASIK後に乾燥感を呈する患者は多いだろう。一般的に、これらの患者はぼやけた視界に苛立ち、不満を持ったり、LASIK後に体験する所謂“ワオ”との感激が無いことにしばしばがっかりしたりする。このような患者に対しては即座に積極的な治療が重要である。
術前の乾燥感のための角膜炎治療は、上記で概説したのと同じような過程に少しの注意点を加えたものである。始めの切開は最小限に抑え、必要に応じて切開するとよい。忘れてはいけないのは、家庭での加湿器のような分かりやすい治療を勧めたり、風や悪天候といった非常に乾燥した場所へ過度に身を置くことを避けたりすることである。防腐剤無しの人口涙液は頻繁に、毎時間といった頻度まで、投与すべきである。ときには4箇所の涙点をすべて遮蔽しなければならない場合もある。著しい乾性角膜には、夜用の軟膏も必要となってくるであろう。フラップ下に軟膏が発見されることを避けるために、フラップが堅く癒着するまで、普通術後2〜4日間は軟膏を処方してはならない。積極的な治療を行った患者が乾燥感を感じ続けることがあることはまれであるが、その場合バンデージソフトコンタクトレンズが必要となるだろう。フラップがよく癒着するまでは、およそ術後4週間は、レンズを患者に与えずに眼を注意深く監視し続けるべきである。極端に乾燥した眼以外には上記の方法で十分である。LASIK後2,3週間で角膜の水和作用が基準値に戻ることがほとんどである。
LASIK後の角膜炎は、薬剤の毒性の結果として起こることもある。このような場合、点状表層角膜炎は角膜表面のほぼ全面に広がるであろう。局所点眼薬を変更することによって、角膜炎を取り除くべきである。覚えておきたいのは、患者は術後少なくとも4日間は抗生物質やステロイドを使用し続けるべきだということである。フルオロキノロン系抗菌薬Fluoroquinolones(Ciloxan and Ofoxacin:シロキサンとオフロキサシン)はまれに毒素を伴い、フラレックスや、あるいはヴェクソル(Flarex and /or Vexol)はステロイドの代用品として良い選択肢である。
上皮細胞損傷 Epithelial defects
上皮の損傷は、フラップ形成時や処理時に伴って起こるときがある。上皮損傷は高齢の患者や上皮を傷つけた患者に多く見られる。再度言うが、上皮損傷を避けるために術前にどんな角膜炎をも治療することが大切である。角膜上皮基底膜変性症(EBMD)患者はLASIKには向かない。これらの患者は角膜の処理の結果、糜爛を再発させる傾向にある大きな、遅い侵食の治癒がみられることがしばしばである。角膜上皮基底膜変性症患者には治療的レーザー角膜切除術(PTK)の方が良い治療オプションであろう。
LASIK術後の上皮の損傷の大半はフラップの縁に起こり、特別な治療は必要とされない。もし侵食が大きく、結果として患者に不快感があれば、治療が必要であろう。快適さを改善させ、上皮の速い再生化を促すために必要なことは、繰り返し防腐剤無しの人口涙液を投与することである。より大きな侵食に対しては、バンデージコンタクトレンズを利用する必要があるだろう。フラットなベースカーブの使い捨てコンタクトレンズもバンデージとして役に立つ。もしコンタクトレンズがLASIKを受けたばかりのところに置かれたりしたら、乾燥や後に起こるフラップのしわを防ぐために、レンズを常に水分を含んだ状態にしておくように角膜ケアを行わなければならない。バンデージコンタクトレンズと併せて、涙点遮蔽や人口涙液を使用することによって、普通迅速な上皮の治癒が起こったり、快適さが改善されたりする。大きな、遅い侵食の治癒の場合、バンデージコンタクトレンズを1日以上眼の上に置いておく必要があることがある。このような場合、角膜が治癒しているか、あるいはレンズがフラップを傷つけたり、炎症を起こしたりしていないかということを確認するために患者を毎日チェックすべきである。上皮の再生化がおこなわれている間に、患者の快適さが増すように、瞳孔散大薬を必要とするときもある。大きな、遅い侵食の治癒には、局所ステロイドを1日4回から1日2回にまで減らすことによって、創傷治癒を速くすることができるであろう。
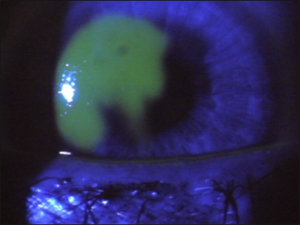
大きな上皮損傷といった例外を除いて、上皮の再生化はLASIK術後12時間から24時間以内に起こらなければならない。あらゆる上皮の損傷によって、フラップを通って上皮から実質底に届く潜在的な通路が作られる。上皮損傷の患者は上皮迷入(Epithelial ingrowth)のためにも監視されるべきである。
上皮迷入 Epithelial ingrowth
上皮細胞はフラップにおける傷を通してあるいは実質底の洗浄中に洗い流されることによって、実質底への通り道を作る。上皮迷入は、術後数日から数週間で顕著となり、そして傷がフラップへの新しい損傷にならないかぎり、回復時の遅い時期には起こらない。いったんフラップの下に入るや否や、上皮細胞は成長するか、そのまま安定していることもある。
境界面の上皮細胞はさまざまな外見をしており、その規模によって1から3まで段階(グレード)付けられる。グレード1の上皮細胞はほぼ透明で発見するのが困難である。普通これらはフラップの縁付近にあり、境界線をきれいになぞっている。グレード1の上皮細胞は非進行性であり、外科的処置は必要としない。グレード2の上皮細胞は少しもや状にかすみ、はっきりした境界線無しに細胞の一群の中に見ることができる。グレード2の細胞は進行性なので治療が必要である。グレード3の上皮細胞は、内部成長と溶けた実質のもや状で不透明な部分によって特徴付けられる。これらは緊急の外科的処置が必要となる。
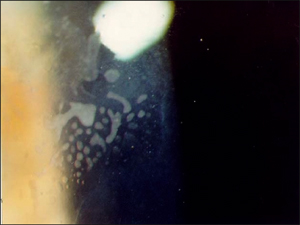
上皮細胞内部成長の治療としては、フラップを持ち上げて境界面から上皮細胞をぬぐい去ることである。上皮細胞は、あらゆる残余細胞をも取り除くために角膜実質の洗浄を繰り返し行うことによって発生する、活動的な細胞(wick cells)と一緒に簡単に取り除かれてしまうのが一般的である。術後フラップを持ち上げるのが早ければ早いほど、外傷がフラップに残る事も少なく、又細胞も容易に取り除くことができる。
あらゆる上皮細胞は進行に関して絶えず監視する必要がある。上皮内部細胞は週に一回チェックをし、安定性が確立されるまで注意深く記録するべきである。写真記録は便利であるがもしそれが利用できない場合、大きさや位置を示した図が細胞が進行しているかどうかを決定付ける助けとなる。視軸上の上皮細胞は、未矯正の視力の低下やあるいは最高矯正視力の低下に帰着し、治療が必要となる。乱視や融解したフラップもまた上皮内部成長によって引き起こり、その患者は細胞切除のために外科医に再度紹介すべきであることを示唆するのである。
ストライエ Striae
ストライエ、またはフラップ上のしわは、手術中にフラップのずれや、LASIK後のフラップの移動、または深い侵食によって実質底の中へフラップがテントを張る(フラップが覆うこと)から起こることがある。
フラップのしわはマクロストライエ(macrostriae)、又はマイクロストライエ(microstriae)に分類される。マクロストライエはスリットランプ検査において容易に確認することができ、フラップの縁のずれを伴うことがある。マクロストライエの患者は通常、歪曲したり、かすんで見えるといった不満を訴える。マクロストライエは普通、フラップへの外傷を伴い、その患者は眼外傷に起因する特殊なできごとを訴えることがしばしばである。マクロストライエは緊急の処置が必要とされる。マクロストライエの患者はできるだけ早く外科医のもとへ委託されるべきである。ストライエの切除のための患者の委託が遅れると、フラップの中に永続的なしわが残ることがある。ストライエがフラップ中に残っている時間が長ければ長いほど、それらは取り除くことが困難になるのである。
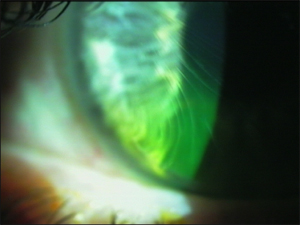
マイクロストライエは発見しづらく、通常視覚には何の影響も与えない。これらはフラップが実質底の中に円滑に置かれていない深い侵食に伴って現れることがある。マイクロストライエは、フラップ中に細い線として現れ、細隙灯検査で反輝(逆光)照明法によって最も発見される。手術直後に現れる細いしわは時間とともに消失するであろう。視力の喪失やフラップのずれを伴わないときには、まれにマイクロストライエは、外科的処置が必要とされない。しかしながら、マイクロストライエはLASIK後に起こる説明不可能な最高矯正視力の喪失の潜在的な病因として見落としてはならない。散大させた瞳孔へ反輝照明法によって、マイクロストライエは明らかにされるが、さもなければ発見できず、不規則なフラップの一因となるであろう。もしマイクロストライエが視力の喪失の原因となるのではないかと思われる場合、それを見極めるために、患者は外科施設へ再度委託されるべきである。前述のとおり、LASIKの基本的なルールは、“本当に必要なとき以外はフラップをいじるな”、である。

ストライエを回避するために、患者の無意識的な手の動きから新しいフラップを保護しなければならない。全ての患者にLASIK後は眼をこすらないように教えるべきである。眼瞼が乾燥したフラップにしわをつけるのを防ぐために、潤滑油は重要である。枕や毛布などによって角膜に外傷を負わせることを回避するために、全ての患者は、LASIK後1週間は寝ている間にはプラスティックの保護眼鏡を装用すべきである。危険度の高い活動から眼を守ることは、LASIK後1年間は必須である。というのも、LASIK後6〜9ヶ月以内に、眼の外傷がストライエを引き起こしているという報告があるからである。
ストライエへの外科的処置は、フラップを持ち上げ、ぴんと張り、そして表面を滑らかにするか、又はフラップを乗せなおすことである。ある持ち上げて張るテクニックには、その空間へフラップを満遍なく伸ばし滑らかにする前にフラップを持ち上げる少しだけ乾かす方法がある。張りそして滑らかにすることは、カニューレ(挿管)と乾燥した活動的な細胞(wick cells)を使用することによって通常なされるが、上皮障害を引き起こすこともある。前述のように、ストライエが長く存続していればいるほど、それらは取り除きにくくなるのである。
ストライエを取り除くため健康な組織を犯すことが少ない方法とは、フラップを乗せなおすことである。このテクニックは、新しくできた少しのフラップのしわに効果的である。この方法では、生理食塩水がフラップ下に注射される。フラップは、上へ膨張し、その後活動的な細胞(wick cells)とともにその空間へ、満遍なく優しく伸ばされる。結果として、この方法のほうが持ち上げて張ってから滑らかにする方法よりもフラップへの外傷が少ないのである。
LASIKインターフェイス角膜炎(LIK)
別名、サハラ砂漠の砂(Sands of the Sahara)、砂の吹き寄せ、砂粒、びまん性表層角膜炎(Diffuse Lamellar Keratitis)、LASIKインターフェイス炎症、そして、びまん性界面角膜炎(Non-specific Diffuse Interface Keratitis)と知られるLIKは、少々身体に危害を加えそうな脅迫的なLASIKの合併症の一つである。炎症は通常片眼で、発生は群生しているという報告がしばしばである。LIKは角膜実質底に限られた界面混濁として特徴付けられる。混濁は一般的に拡散していてぼやけた焦点が点在し、砂の吹き寄せといった名前が意味するように、実質底のさまざまな場所に転移することがある。
LASIKインターフェイス角膜炎は、実質底の非感染性炎症であり、LASIKの300分の1から10,000分の1の確率で起こると報告されている。この炎症の病因は不明である。近年、外界の環境誘因が敏感な個人の免疫反応を促進させると提案されている。提案された原因として、マイクロケラトーム(LASIKにて使用する角膜片を削って屈折力を調整するためのナイフ)の管内や、ボビドンヨード(手術用局所消毒薬)スクラブ内や、汚染されたマイクロケラトーム内の、細菌スポア(バクテリア細胞が取り入れる円形の抗体)が含まれている。
LIKは通常、術後1日で現れるが、術後最初の1週間以内に進行することがある。又、LASIKのEnhancement(エンハンスメント)や、フラップへの術後外傷後も現れると報告されている。患者は、一般的にかすみ眼や最高矯正視力の低下や遠視反応や軽い不快感を呈する。
LIKを分類するにはグレードIからIVを使用する。部分的な界面混濁とすぐれた視力の場合はグレードIを表す。グレードIIのLIKは、部分的から完全な実質底の混濁と良い視力として定義されている。グレードIIIの角膜実質炎においては、実質全体が混濁し視力が霞むようになる。グレードIVのLIKは完全な界面混濁、霧視、結膜充血、前眼房炎症、そして眼瞼浮腫を呈示する。
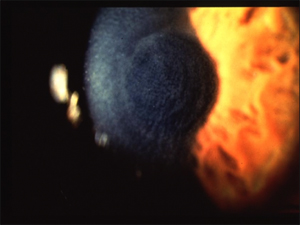
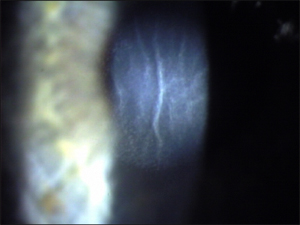
インターフェイス角膜炎の治療の成功は、すばやい診断と積極的な治療にかかっている。LIKは高い効能の局所ステロイドを高い頻度で使って治療することである。例えば1%酢酸プレドゾロン(Pred acetate)が1日4回から1〜2週間のあいだは毎時間といった具合に使われる。LIKの患者は毎日検査されるべきである。角膜実質炎が無菌炎症であり、培地上において成長が生じないので、一般に培養する必要はない。付加的な予防策としては、ステロイドに加えて、フルオロキノロンのような局所抗生物質を1日2回から4回使用することがある。
積極的な治療によって、未矯正視力や最高矯正視力の回復と伴い霧視や遠視が一般的に解決する。治療期間はさまざまであるが、ほとんどのLIKのケースは最初の発見から数日から数週間で治癒することだろう。霧視が治癒されないようなまれなケースにおいても、フラップを持ち上げ、界面を洗浄することができる。繰り返すまでもないが、“本当に必要なとき以外にはフラップをいじるな”、である。
LASIK手術後の深刻な問題は稀であるが、適切な処置をすばやく行うことによって、良好な視力と十分な満足を患者に提供できるのである。